IDEA
コロナ禍で分断された地域包括ケアを繋ぐ—訪問看護ステーション秋桜 龍田章一インタビュー
Interviewee:Shoichi Tatsuta Interviewer:Yuko Shibata Writer:Hideto Mizutani
新型コロナウイルス感染症が流行してから早3年。コロナ禍で多くの人々の生活は一変しましたが、それは日常的なサポートが必要な高齢者も同じでした。コロナ罹患者への対応を巡る混乱は、地域包括ケアの継続をも難しくしていたのです。
こうした極限の状況の最中、コロナ罹患者への訪問看護を引き受けることで、地域包括ケアの崩壊を食い止めた施設があります。神戸に拠点を構える訪問介護ステーション「秋桜」です。彼らが患者とその家族を支え続けることができた背景には、代表の龍田さんが試行錯誤の上に作り上げた独自の感染症対策の仕組み、「龍田モデル」の存在がありました。
今回は、秋桜代表の龍田章一さんに、コロナ禍での現場の状況、秋桜の取り組み、そして「龍田モデル」についてお話を伺いました。地域や保健所との新しい連携のあり方を提案するこのモデルは、危機の中でも介護というインフラを持続させるための様々な手がかりを与えてくれました。
コロナ禍のハードな訪問看護現場
——はじめに龍田さんの業務内容を教えてください。
私は訪問看護の事業所を運営しています。医療が必要にもかかわらず病院に行けない方のご自宅にお伺いして、健康状態の観察や点滴、注射、服薬管理などを行います。サービスを受ける方によって異なりますが、週に一度、多い場合は毎日ご自宅にお邪魔して、医療サービスを提供しています。
コロナ禍、特に2021年4月ごろから始まった第4波では、私たちが県内で最初に新型コロナ患者対応の訪問看護を立ち上げて、患者さんの受け入れを行いました。ちなみに24時間受入対応しているのは、県内で私たちだけです。通常の訪問看護に加えて感染症に特化した訪問看護、この2本立てで訪問看護事業所を運営しています。
——新型コロナに特化した看護だけでなく、通常の訪問看護も行っているのですね。
そうですね。そのため感染リスクを避けるために、新型コロナ患者の対応と通常の訪問看護で対応する職員を分けたり、すぐに抗原検査できたりする体制を作っています。さらに、第4波のピーク時は、事業所内での職員同士の接触も極力避けていましたね。

——コロナ禍における訪問看護の現場についてお話を聞かせてください。
まず現場には必ず職員2人で行きます。2人で行けば、着替えや処置などが1人で行くよりも短時間で終わるからです。滞在時間を減らして、少しでも感染リスクを下げられるようにしています。
通常、マスクをして対応しても新型コロナの患者さんと15分以上同室にいると飛沫感染すると言われています。それでも、対応に30分-1時間程度必要なことも多い。けれど、保健所の指針では、その15分の間に熱やSpO2を測れば、帰って良いことになっているんです。
——15分という基準はとても短く感じますね。
はい。新型コロナにかかった方のなかには、高血圧や糖尿病のような基礎疾患を持っている人もいる。身の回りのことをしてあげないと、どんどん症状が悪くなってしまいます。そうなると15分という基準は、非現実的な感じがします。
一度、SpO2が68%(正常値は95%前後)の方を看た時があるのですが、病院も満床で搬送できず、結局8時間ほど付き添っていました。防護服を着ていたこともあり、その時はさすがに大変でしたね。そういうこともあり、私の事業所では酸素濃縮器を1台買って、医師からの指示が出たら、すぐ酸素を入れられる体制を作りました。とにかく第4波の現場はハードでしたね。

高齢患者を取り巻く問題
——第4波では高齢者を中心に多くの方が亡くなられました。龍田さんの目から見て、高齢の患者を取り巻く状況はいかがでしたか?
病床が全く足りていなかったこともあり、神戸市では比較的治りが良い若い人を病院に入院させて、高齢者は在宅療養に回すという状況でしたね。そんな感じでしたから、残念ながらご自宅で亡くなってしまう高齢者も多かったです。
家でもし患者さんが亡くなってしまうと、警察が入らざるを得ない。患者さんに主治医の先生がついていたとしても、新型コロナにかかると、主治医の管轄ではなくなってしまうんです。陽性になった段階で保健所の管轄になります。ですが、死亡判断する医師が足りていないので、ほったらかしになってしまうんです。
また、警察に対応する時間が発生すると、私たちが訪問看護に取れる時間が削られてしまう。1日25軒ほど患者さんの自宅を回っていた中でそれは致命的でした。
——事情聴取される時間も惜しいと。
そうです。そのような事情もあり「家で死なせない」ようになりました。少しの間でも病院でみてもらえば、病院で看取ってもらえる。だから、私の事業所では、第4波以降在宅で亡くなった方はいないんですよ。
実は、ご家族にとっても、その方が良いこともあります。私たちが自宅で看護しているものの、どうしても病院で処置を受けることの代替にはならない。少しでも、病院でみてもらうことができれば、納得感も違います。そして、何より亡くなった後のご家族の手間も減るんです。
龍田モデルの考案
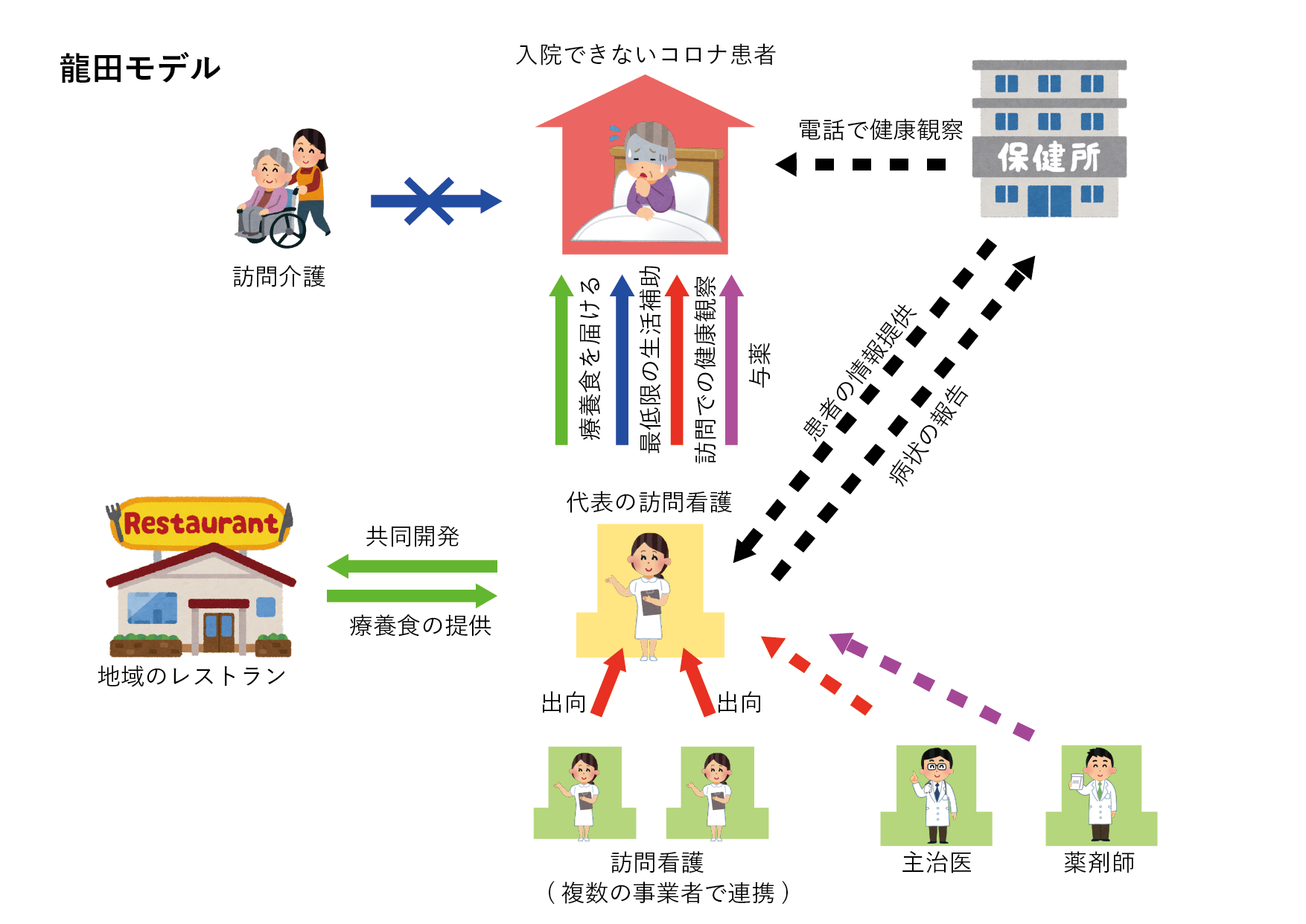
龍田モデルは、感染症下でも機能するように、保健所を組み込みながら既存の包括ケアシステムを組み替えるというもの。その中で訪問看護は他のセクションのサポートも含め患者を直接対応する中心的な役割となり、それにより、他のセクションの二次感染を防ぎ、元の通常業務を遂行することも可能となります。(作成:ことととぶき編集部)
——龍田さんの考える新型コロナ在宅療養モデル「龍田モデル」について教えてください。
龍田モデルは保健所をはじめ、医療従事者、介護従事者、栄養士、地域の飲食店が訪問看護事業所と連携するモデルです。患者さんに栄養バランスがとれた食事を提供し、往診・訪問介護で在宅から医療を開始することを目指しています。
先ほどお話したように医療サービスの提供がままならない状況もあり、在宅での療養体制の構築が必要でした。課題があった保健所の大きい負担、高齢者に適さない食事の配給の問題、訪問看護事業所のリソース不足などに対応しています。
——図を見ると、訪問看護事業所が中心となって、地域全体で患者さんを支える構造に見えます。
おっしゃる通りです。最初に保健所との関わりについてお話しますね。コロナ在宅療養の要は、なんと言っても保健所との連携です。
保健所の人たちは患者さんに電話で健康確認をしていますが、電話では分からない体調の変化もある。電話だと意外と元気で、保健所が重症化しないと判断する患者さんも、私たちが家に見に行くと、すでに中等症、重症になっているということが何度もありました。
そういったこともあり、私たちは、訪問した日の状態などの記録を自主的に保健所とかかりつけ医に提出し、日々の健康観察などに充てています。24時間対応できる体制を構築することで夜間の急変にも対応ができ、保健師の負荷の軽減にも繋がったと思います。

——龍田モデルでは、訪問看護事業所のリソース不足に対してどのような対応をするのですか?
訪問看護事業所の多くは、普段からギリギリの人員で業務を回しています。最低人員の2.5人、もしくは3, 4人ぐらいのところが多いんです。しかし、コロナの患者さんを1人受け入れると、その経過を診るために最低10日は毎日訪問先に行かないといけない。10日で終わるなら全然良いのですが、10日で終わらずにもう1人、また1人と患者さんが来てしまう。そうすると、職員は休めなくなってしまいます。
そこで、複数の訪問看護事業所が組んで新型コロナ患者を受け入れる体制を考案しました。代表格の事業所を決めて、そこに他の事業所の看護師が1人ずつ出向してもらう。複数の事業所で協力することで、コロナ患者を受け入れながらも看護師が安定的に休みを取れる体制を作ることができます。
——看護師が出向することで、代表格の事業所だけがコロナを担当して、他では通常の訪問看護ができるんですね。
そうです。普段の業務を行ってる人たちの組織と新型コロナ対応の組織を分けることで、前者のリソースを温存できるんです。コロナ禍だとしても、通常の訪問看護サービスを止めるわけにはいかない。だから、こういった方法が一番ベストじゃないかと思います。
訪問看護の最前線の声を届けたい
——これまでのお話で、龍田さんからコロナ患者を絶対に受け入れようという、並々ならぬ熱意を感じました。龍田さんご自身、今後どのような展望を考えているのでしょうか?
まずは、コロナ患者の受け入れ実績の数をたくさん積み上げていきたいと思います。具体的には全国1位を目指しています。そして、厚生労働省の専門会議に入り、感染症下の在宅医療のノウハウを広めていきたい。何より地域の最前線に立って、訪問看護を行っている現場の声を政府に伝えたいですね。
龍田さんのお話しを伺うと、「龍田モデル」はコロナ感染者を救うことと同様に、その裏に隠れてしまいがちな「日常的に訪問看護を必要とする人々」、そして「感染者の回復後の生活」にまで意識が向けられていることがよくわかります。
まだまだ終わりが見えない新型コロナ感染症ですが、彼らのような実践的な活動によって、徐々に安心できるものに変わってきています。地域も巻き込んで強化された包括ケアシステム。その強い結びつきは、非常時だけでなく平常時的にも、地域を下支えしてゆく土台になるのではないでしょうか。





